Einige Erläuterungen dazu.
- Paranoide Zustände: Aus überstarken Gefühlen, z.B. Hass oder Angst, kann sich ein Wahnerleben entwickeln, es könnte ein Verfolgungswahn entstehen. Wahn ist eine inhaltliche Denkstörung, die Realität wird falsch interpretiert. Der Betroffene ist davon felsenfest überzeugt, er kann sich nicht korrigieren. Es ist ein psychotischer Zustand.
- Dissoziativer Zustand: Übersetzt „Abtrennung“. Durch überstarke Empfindungen, die vom Betroffenen als Trauma empfunden werden und nicht ausgehalten werden können, kann sich die Erinnerung abspalten mit Erinnerungsverlust. Oder die erlebten Gefühle spalten sich ab, sodass der Betroffene völlig ohne Gefühlsregung schlimme Situationen, die er erlebt hat, schildern kann. Oder die Kontrolle von Körperbewegungen und Körperfunktionen „trennen sich ab“ vom Betroffenen, sodass er vielleicht Lähmungen oder Krämpfe bekommt, die keine körperlichen Ursachen haben.
- Hohes Einfühlungsvermögen: Eine hohe Empathie anderen gegenüber ist eigentlich etwas sehr Schönes. Es kann eine tiefe Verbundenheit zu anderen Menschen entstehen, man kennt den anderen Menschen in- und auswendig, kann Leid und Freude beim Anderen verspüren und nachempfinden, kennt seine Stärken und Schwächen. Wenn sich aber Borderliner im Stich gelassen oder enttäuscht vom anderen fühlen, verwenden sie dieses Wissen – sozusagen als Notfallhandlung – gegen diese Menschen, spielen verschiedene Menschen gegeneinander aus oder entwickeln Intrigen. Einfach, um sich besser zu fühlen und um etwas in ihrem Sinne zu erreichen. Das ist wichtig zu wissen, falls Sie in einem Team mit Borderline-Menschen arbeiten. Hier ist absolute Teamarbeit gefragt, alle müssen an einem Strang ziehen, Unstimmigkeiten müssen in Teambesprechungen offen gelegt werden…
- Unsicherheiten in der Identität: Oft haben Borderliner sehr große Unsicherheiten in bezug auf ihre sexuelle Ausrichtung, auf ihre Berufswahl, ihren Freundeskreis, ihre Interessen.
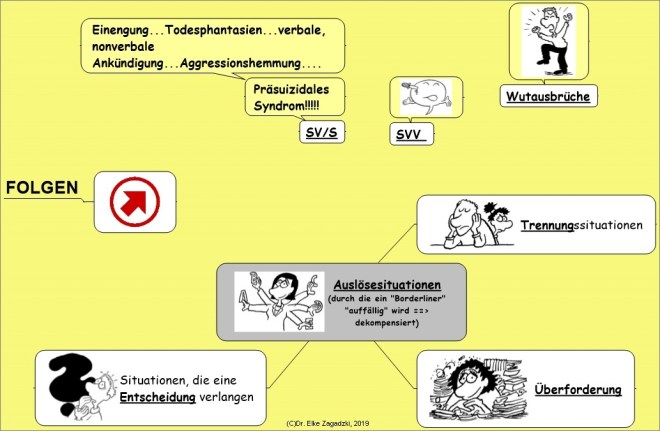
- SVV= Selbstverletzendes Verhalten
- SV= Suizidversuch
- S= Suizid
Für den Unterricht als Arbeitsgrundlage habe ich oft mit unten abgebildeten Lückenbild gearbeitet.

******************************************************************
Hier der Text von meiner alten Homepage http://www.elke-zagadzki.de:
Nach dem DSM IV „müssen“ die Betroffenen mindestens fünf der folgenden Kriterien „erfüllen“, damit bei ihnen die Diagnose „Borderline-Persönlichkeitsstörung“ gestellt werden kann. Das klingt natürlich alles sehr formal und auch „herzlos“. Aber vielleicht können Sie es als Hilfe ansehen, zu diesem sehr komplizierten und dramatischen Thema wenigsten etwas den „roten Faden“ zu behalten. Ich werde die Kriterien also einfach relativ knapp aufzählen:
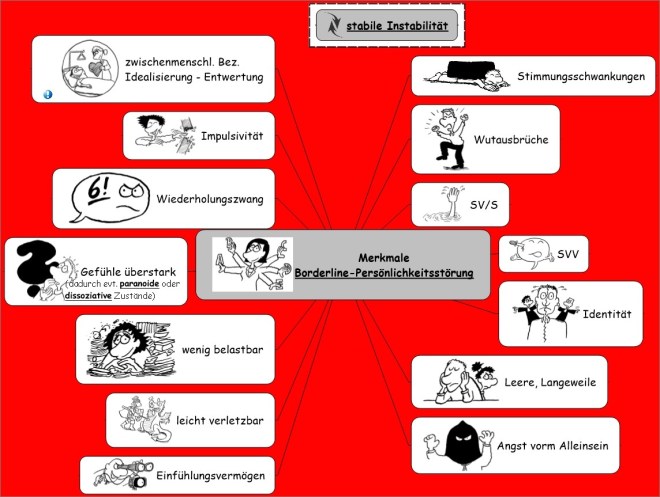
- Ein Muster von instabilen, aber intensiven zwischenmenschlichen Beziehungen
Zeichnet sich aus durch einen Wechsel zwischen den beiden Extremen der Überidealisierung („Du bist mein Vorbild, Du kannst alles, Du bist der beste und einzigste…“) und Abwertung („Du bist schlecht, Du bist wie die anderen, ich hasse Dich…).
Die Überidealisierung brauchen Boderline-Menschen als Stütze ihres Selbst.
Die Entwertung zeigt sich darin, daß die Betroffenen schnell erbost und enttäuscht sind, wenn andere ihre Erwartungen nicht erfüllen. Sie bleiben aber trotzdem intensiv an sie gebunden wegen der Angst vor Alleingelassenwerden. Häufig werden Suizidversuche als Mittel angewendet, damit der Partner da bleibt (siehe Punkt 5).
2. Impulsivität und Unberechenbarkeit im Triebleben
Bei mindestens zwei potentiell selbstschädigenden Aktivitäten:
– Geldausgeben
– Sexualität
– Substanzmißbrauch
– Ladendiebstahl
– rücksichtsloses Fahren
– Freßanfälle, Bulimia, Anorexia nervosa
3. Instabilität im affektiven Bereich
Ausgeprägte Stimmungsänderungen von der Grundstimmung zu Depression, Reizbarkeit oder Angst.
Diese Zustände dauern gewöhnlich einige Stunden oder – in seltenen Fällen – länger als einige Tage an.
4. Übermäßige, starke Wut oder Unfähigkeit, die Wut zu kontrollieren
– häufige Wutausbrüche
– andauernde Wut
– Prügeleien.
5. Wiederholte Suiziddrohungen, -andeutungen oder -versuche und selbstverletzendes Verhalten (SVV)
– Suizidversuche dienen u.a. als Mittel, den Partner zu binden, aber auch als ernstgemeinter Hilfeschrei.
– Selbstverstümmelungen wie Schneiden, mit Zigarette sich verbrennen, Kratzen
==> der Schmerz hilft den Betroffenen, sich ihrer selbst zu vergewissern
==> vermitteln sich auf diese Weise die Gewißheit, noch am Leben zu sein
6. Ausgeprägte und andauernde Identitätsstörung
(„Ich habe eine Identität“ heißt, ich bin mir sicher, eine ganz spezielle Person zu sein, mit ganz bestimmten Eigenschaften. Und ich weiß: „Ich bleibe, wer ich bin und war.“)
Borderline-Menschen haben Identitätsunsicherheiten in mindestens zwei der folgenden Lebensbereiche:
– dem Selbstbild (deshalb brauchen sie die Idealisierung des Partners als Stütze oder die Bestätigung ihrer Selbst durch Schmerzen)
– der sexuellen Orientierung
– den langfristigen Zielen oder Berufswünschen
– in der Art der Freunde oder Partner
– in den persönlichen Wertvorstellungen.
7. Chronisches Gefühl der Leere oder Langeweile
8. Verzweifeltes Bemühen, ein reales oder imaginäres Alleinsein zu verhindern
(hier sind nicht Suizid oder selbstverletzendes Verhalten gemeint, das steht extra unter Punkt 5.).
Psychogramm
Ein Psychogramm ist die Bezeichnung für eine übersichtliche Darstellung von auffälligen Persönlichkeitszügen eines Menschen. Diese Persönlichkeitszüge werden durch bestimmte psychologische Testuntersuchungen (Psychographie) sichtbar. So ein Psychogramm kann den Menschen natürlich auch nicht vollständig erfassen, es zeigt nur ein Teilbereich von ihm. Es fallen aber bei Borderline-Menschen bei diesen Untersuchungen besonders folgende Persönlichkeitszüge auf:
– Sie sind sehr empfindsam.
– Sie können ihr Gegenüber sehr gut einschätzen.
– Sie nutzen ihr Einfühlungsvermögen besonders dann, wenn sie sich abgrenzen wollen und sich in die Enge getrieben fühlen. Dann können sie den Anderen mit Worten oder Taten an seinen sensibelsten Punkten treffen und kränken ihn damit.
– Sie sind leicht verletzbar.
– Sie haben große Minderwertigkeitsgefühle.
– Sie wirken selbstbezogen.
– Sie sind wenig belastbar.
– Sie empfinden ihre Gefühle überstark.
Dadurch entwickeln sie manchmal wahnartige Vorstellungen von dem, was andere ihnen antun.
– Sie reagieren oft mißtrauisch, da sie die Umwelt als wenig verläßlich erleben.
– Sie sind leicht reizbar.
– Aus innerer Bedrängnis entwickelt sich daraus schnell Aggressivität.
– Sie leiden unter Wiederholungszwang.
Sie bringen sich immer wieder in Situationen, in denen sie sich schädigen oder andere ihnen neues Leid antun. Wer im Leben nicht erfahren konnte, daß er eigene Werte und Stärken hat, kann dazu neigen, sich unbewußt nur dann wirklich lebendig zu fühlen, wenn er gedemütigt, beschädigt und unterworfen wird.
Weiter mit 6. BPS – Therapie